25 лет опыта в лечении коленных суставов
Доктор Цукас имеет более чем 25-летний опыт в области хирургии коленного сустава и артроскопической хирургии. Он является одним из ведущих специалистов в области хирургии коленного сустава в мире
Разрыв передней крестообразной связки (ПКС). Повторная операция на ПКС
Доктор Цукас провел свою первую реконструкцию разрыва передней крестообразной связки в ноябре 1999 года! Пациент (AD) был баскетболистом , который после операции успешно играл на высоком уровне в Греции и за рубежом. Он до сих пор остается очень хорошим другом доктора Цукаса.

Наследие лидерства в хирургии передней крестообразной связки
Доктор Цукас был ведущим хирургом по лечению разрывов передней крестообразной связки в клинике Smith N Nephew и одним из первых инструкторов в Йорке, Великобритания, в 2011 году , а также членом консультативного совета по коленным этой компании. В настоящее время он является одним из ведущих хирургов в клинике Arthrex и инструктором в ArthroLab Munich.
Разрыв передней крестообразной связки (ПКС). Повторная операция на ПКС
Он применял все виды общепринятых методов реконструкции и восстановления передней крестообразной связки , все виды трансплантатов и почти все лучшие имплантаты. В настоящее время он использует сухожилия подколенных мышц или только сухожилие полусухожильной мышцы с применением методики Arthrex all inside .
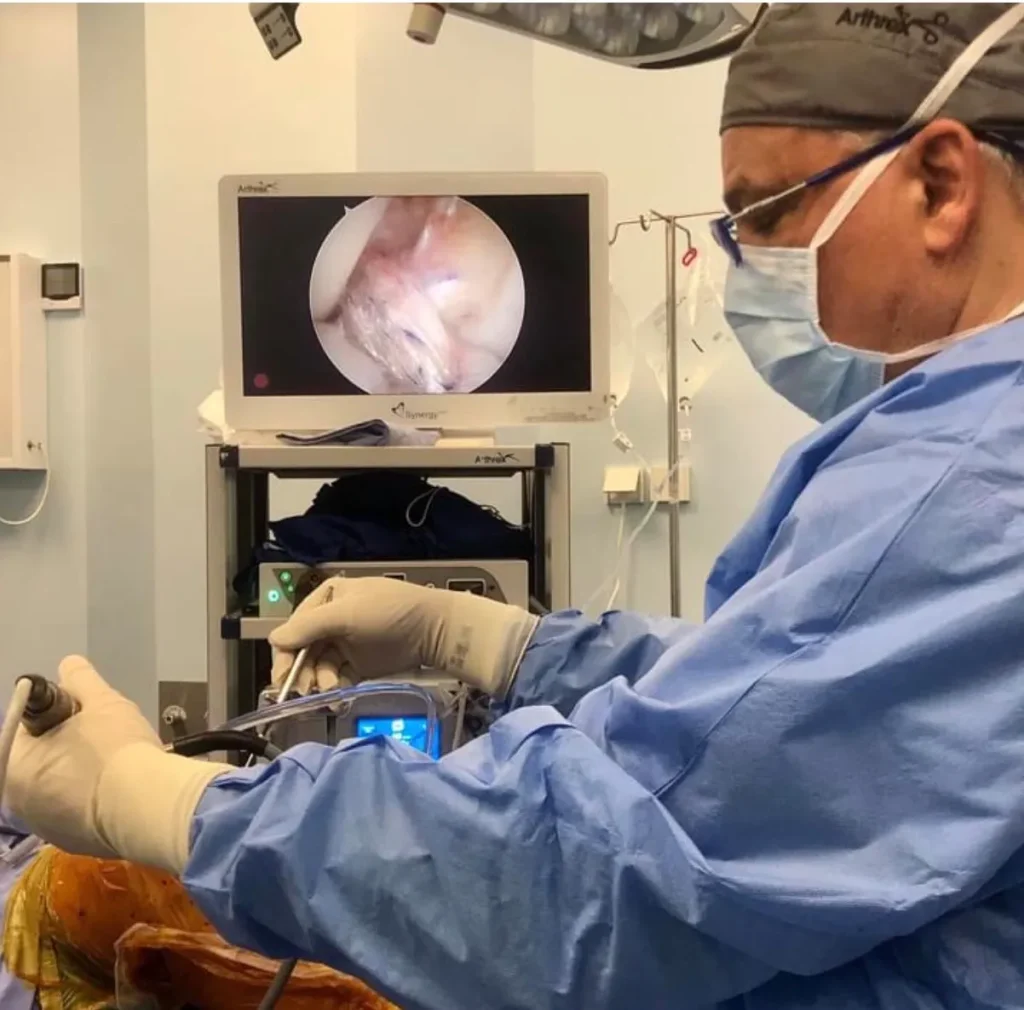
- Он использует внутренний бандаж Arthrex для укрепления костей, особенно у спортсменов высокого уровня, детей, женщин и при проведении повторных операций.
Он использует модифицированную технику Лемера — латеральный экстраартикулярный тенодез — в качестве дополнения к реконструкции передней крестообразной связки в случаях высокого риска разрыва трансплантата, таких как повторные операции или выраженная ротационная нестабильность, а также технику внутренней фиксации передней крестообразной связки.
Патология хряща
Суставной хрящ — это гладкая белая ткань, покрывающая концы костей в местах их соединения, образующих суставы. Здоровый хрящ в наших суставах облегчает движение. Он позволяет костям скользить друг относительно друга с минимальным трением. Суставной хрящ может быть поврежден в результате травмы или естественного износа.
Классификация суставных поражений по степени тяжести
Оценка | Аутбридж | Модифицированный мост О | МКРС |
0 | Нормальный хрящ | неповрежденный хрящ | неповрежденный хрящ |
я | Размягчение и отек | Хрящевое размягчение или образование волдырей при неповрежденной поверхности | Поверхностные (мягкие вмятины или поверхностные трещины и разрывы) |
II | Фрагментация и трещины в области диаметром менее 0,5 дюйма | Поверхностные язвы, фибрилляция или трещины, поражающие менее 50% глубины хряща | Повреждение, составляющее менее половины толщины суставного хряща |
III | Фрагментация и трещины в области диаметром более 0,5 дюйма | Глубокое изъязвление, фибрилляция, трещины или хрящевой лоскут, поражающий более 50% хряща без обнажения кости | Поражение, поражающее более половины толщины суставного хряща |
IV | Обнаженная субхондральная кость | Полное истирание с обнажением субхондральной кости | Поражение распространяется на субхондральную кость |
От ICRS: Международного общества по восстановлению хрящей
Наш хороший друг и наставник, профессор Матс Бриттберг, первым сообщил об аутологичной имплантации хондроцитов (АХИ) в 1994 году. Будучи двухэтапной методикой, первый этап АХИ включает артроскопическую оценку хондрального поражения и биопсию путем забора хондроцитов . В настоящее время мы используем методику восстановления хряща 3-4-го поколения , представляющую собой одноэтапную процедуру с применением измельченного хряща , аутологичных стволовых клеток из костного мозга и хондроцитов. Техника Autocart Arthrex .
Отек костного мозга (синяк-поражение кости)
ушиб кости возникает при микроскопическом разрушении внутренней структуры кости. Хотя эти микротрещины не сильно ослабляют кость, они могут вызывать кровотечение и воспаление внутри кости. Это может привести к боли и симптомам, схожим с более распространенным ушибом мягких тканей.
В качестве возможных этиологических факторов предлагались сосудистые аномалии, снижение фибринолиза (особенно у беременных женщин) и тромбоэмболия, но окончательная причина остается неясной. В конечном итоге, боль, вероятно, вызвана повреждением нейроваскулярных пучков в костном мозге из-за повышенного внутрикостного давления, вызванного увеличением количества жидкости в межклеточном пространстве костного мозга.
Причиной может быть травма , артрит , остеопороз , опухоли или инфекции . Часто диагностируется ошибочно, поскольку клиническая картина крайне вариабельна и неспецифична. Поэтому это заболевание может называться по-разному, включая « транзиторный остеопороз », « региональный мигрирующий остеопороз » и « алгодистрофия ».
Диагноз ставится на основании МРТ с высоким сигналом костного мозга на Т2-взвешенных изображениях, повышенной чувствительностью к жидкости и сниженным содержанием жира.
Цель лечения состоит в трех «О»: стимулирование заживления: остеокондукция – остеоиндукция – остеогенез .
Ненагрузка на поврежденную конечность (изменение активности), антиостеопорозные препараты, витамины (бисфосфонаты и добавки витамина D), специальные физиотерапевтические аппараты и гипербарическая оксигенация составляют консервативное лечение.
В случаях стойкого ушиба кости, остеоартроза и ранних стадий аваскулярного некроза мы проводим декомпрессию очага поражения и прямое введение PRP и стволовых клеток костного мозга по методике внутрикостной биопластики (IOBP/Biofiller) компании Arthrex . Мы также используем микрофрагментированный жир, вводимый внутрикостно и внутрисуставно под артроскопическим и флюороскопическим контролем.
Вывих надколенника - нестабильность
Нестабильность надколенника — это состояние, характеризующееся эпизодами подвывиха или вывиха надколенника в результате травмы, слабости связок или увеличения Q-угла коленного сустава. Диагноз ставится клинически в остром периоде при вывихе надколенника с травматическим выпотом в коленном суставе , а в хроническом — при пассивном смещении надколенника и положительном J-симптоме . МРТ и КТ очень полезны. Лечение консервативное, с использованием ортеза, при первом вывихе без костного отрыва или наличия свободных внутрисуставных тел . Хирургическое лечение показано при хронической и рецидивирующей нестабильности надколенника . Артроскопическая санация (удаление свободных тел) против восстановления с или без стабилизации . Показания : смещенные остеохондральные переломы или свободные тела могут быть показанием к оперативному лечению при первом вывихе . Реконструкция медиальной пателлофеморальной связки (MPFL) с использованием аутотрансплантата против аллотрансплантата . Показания : рецидивирующая нестабильность/отсутствие значительного основного нарушения соосности. Техника выполнения : обычно используются тонкая или полусухожильная мышцы (более прочные, чем нативная медиальная пателлофеморальная связка) / место прикрепления бедренной кости можно надежно определить рентгенологически (точка Шоттле) / слишком проксимальное расположение бедренного туннеля приводит к слишком тугому трансплантату («высоко и туго») / у детей бедренную сторону следует фиксировать более кпереди/дистальнее точки Шоттле. Тяжелая дисплазия трохлеи является наиболее важным прогностическим фактором остаточной пателлофеморальной нестабильности после изолированной реконструкции медиальной пателлофеморальной связки. Трохлеопластика — это артроскопическая или открытая процедура углубления трохлеи в тяжелых случаях. различные виды остеотомии , такие как остеотомия типа Фулкерсона , передняя и медиальная пересадка бугорка большеберцовой кости .
Остеохондрит диссеканс
- Остеохондрит диссеканс — это патологическое поражение суставного хряща и субхондральной кости.
- Диагноз может быть поставлен рентгенологически (проекция «выемка»), но для определения размера и стабильности поражения, а также для документирования степени повреждения хряща обычно требуется МРТ.
- Лечение может быть консервативным и включать ограничение нагрузки на поврежденную конечность у детей с открытой зоной роста. Хирургическое лечение может быть показано пациентам старшего возраста (с закрытой зоной роста), при нестабильных поражениях и у пациентов, у которых консервативное лечение оказалось неэффективным.
| ||
|
| |
|
| |
|
| |
|
|
|
Оперативное лечение в зависимости от стадии:
Субхондральное сверление с использованием проволоки Киршнера или дрели / фиксация нестабильного поражения / восстановление хрящевой поверхности.
